Le traitement des gastro-entérites se résume selon l’OMS à l’administration de solutés de réhydratation orale (SRO). Si celui-ci est plus ou moins bien accepté par les petits nourrissons, il l’est beaucoup moins par les grands nourrissons (plus gourmets ?). Une équipe canadienne a testé l’utilisation de jus de pomme comme soluté de réhydratation.
Les recommandations européennes concernant les solutés de réhydratation
Les recommandations européennes (1) proposent d’utiliser des solutés de faible osmolarité (50 à 60 Mmol/l) en première ligne de traitement (recommandations fortes, niveau de preuve modéré).
Ces pratiques sont bien respectées chez les médecins d’accueil aux urgences, puisque 90 % d’entre eux utilisent ce type de solutés dans les gastro-entérites (2).
Pourquoi pas du jus de pomme comme soluté ?
Une équipe canadienne publie un essai (3) avec l’utilisation de jus de pomme dilué comme soluté… Pourquoi pas ? Cet essai est randomisé en simple aveugle, monocentrique aux urgences de Toronto.
Protocole, critères d’exclusion et d’inclusion de l’étude
Les critères d’inclusion de l’étude étaient :
- Enfants de 6 à 60 mois,
- Au moins 3 épisodes de diarrhées OU vomissements dans les 24 h,
- Moins de 4 jours de symptômes,
- ≥ 8 kg,
- Déshydratation minime.
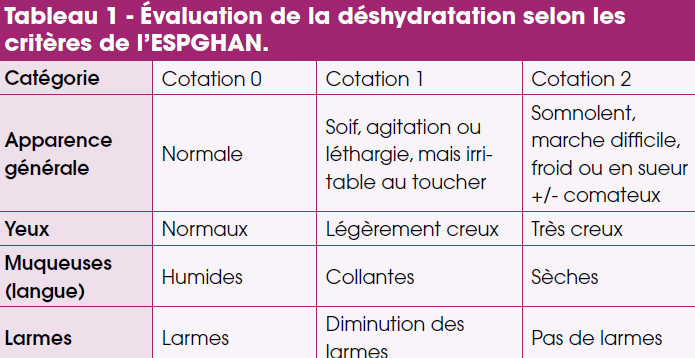
La déshydratation minime est cotée selon les derniers critères de l’ESPGHAN (1) (Tab. 1). Un score de 0 correspond à une absence de déshydratation. Un score de 1 à 4, à une déshydratation légère. Un score 5 à 8, à une déshydratation modérée à sévère. Dans ce travail, les enfants devaient avoir un score < 5 et un temps de recoloration cutané (TRC) < 2 sec.
Les critères d’exclusion étaient définis comme suit : maladie chronique, prématurité si âge corrigé < 30 semaines, vomissements bilieux, sanglants, abdomen chirurgical, nécessité d’une réhydratation par voie IV. Le protocole proposait :
- Aux urgences pédiatriques
– Jus de pomme dilué de moitié versus SRO
– 5 ml toutes les 2-5 minutes
- Poursuite à domicile
– Boissons préférées (groupe jus de pomme) versus SRO
– 2 ml/kg pour chaque vomissement
– 10 ml/kg pour chaque selle diarrhéique.
Résultats : améliorer la palatabilité des SRO
L’échec de traitement était défini si au moins un des éléments suivants était observé :
- Hospitalisation ou réhydratation IV lors du passage aux urgences quand subsistaient après la tentative de réhydratation par le jus de pomme : plus de 3 vomissements par 24 h et 10 % de perte de poids laissant l’enfant en situation de déshydratation,
- Consultation non programmée pour le même épisode,
- Symptômes se prolongeant au-delà de 7 jours après l’admission aux urgences,
- Switch pour l’autre bras de traitement par réhydratation par SRO aux urgences (ceci diminuant la puissance de l’étude, car certains enfants figurent dans les listes d’échecs des deux groupes (jus de pomme et SRO)
- Perte de poids de > 3 % ou score > 5 lors du suivi (suivi infirmier facultatif).
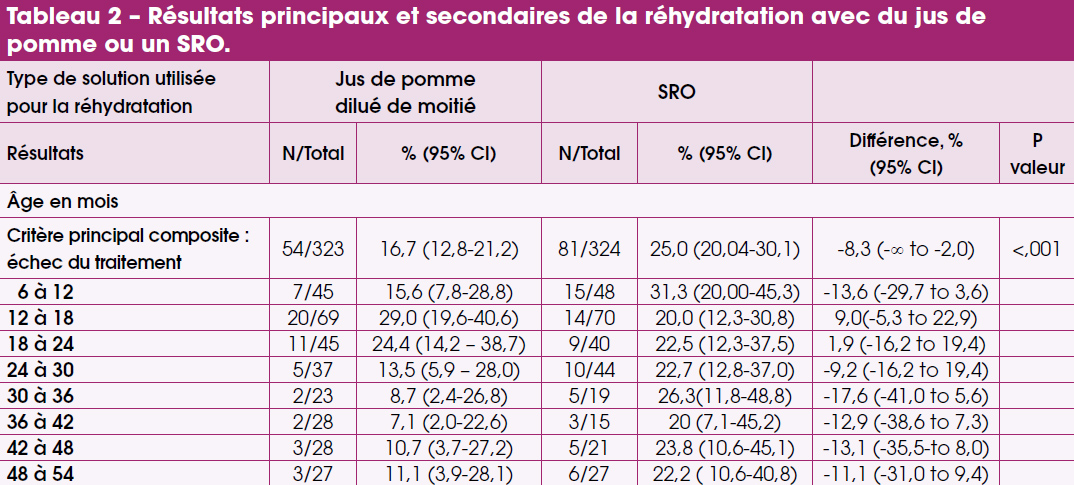
Sur 647 enfants randomisés analysables lors de ce protocole clinique d’application, 54/323 ont été en échec avec le jus de pomme contre 81/324 avec le SRO (qui pourtant était parfumé à la pomme !). Cette différence est significative (p < 0,001) (Tab.2).
Cette analyse est brute, mais si on rentre dans les détails, nous pouvons nous étonner de la différence entre les nécessités de réhydratation IV dans les 2 groupes (Tab.3).
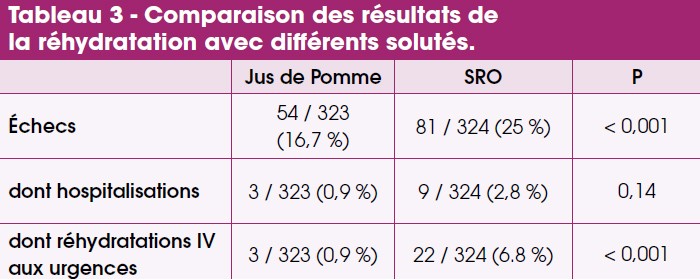
Est-il licite de perfuser des enfants avec déshydratation moyenne ? Or les échecs sont surtout définis par ce critère… Enfin, rappelons qu’il n’y a pas de nourrissons < 6 mois et peu de nourrissons entre 6 mois et 1 an dans cette étude. Même si l’intérêt est limité par le type d’enfants éligibles sélectionnés pour cette étude, le résultat ouvre des perspectives intéressantes sur les moyens d’améliorer la palatabilité des SRO ou d’utiliser du jus de pomme dilué pour les grands enfants souffrant de gastro-entérites modéreés.
1. Guarino A, Ashkenazi S et al. European Society for Pediatric Gastroenterology, Hepatology, and Nutrition/European Society for Pediatric Infectious Diseases Evidence-Based Guidelines for the Management of Acute Gastroenteritis in Children in Europe : Update 2014. JPGN 2014 ; 59 : 132-52.
2. Pelc R, Redant S, Pediatric gastroenteritis in the emergency department: practice evaluation in Belgium, France, The Netherlands and Switzerland. BMC Pediatrics 2014 ; 14 : 125.
3. Freedman S, Willan A et al. Effect of Dilute Apple Juice and Preferred Fluids vs Electrolyte Maintenance Solution on Treatment Failure Among Children With Mild Gastroenteritis : A Randomized Clinical Trial. JAMA 2016 ; 315 : 1966-74.
Les auteurs déclarent ne pas avoir de liens d’intérêts en relation avec cet article.